Parodontose heißt: "Erkrankung der Gewebe, die den Zahn festhalten"
Der Begriff Parodontose bezeichnet eine Vielzahl von Krankheiten und Zuständen, die das Zahnfleisch, den Kieferknochen sowie Teile des Zahnes und seiner Verbindung mit dem Knochen betreffen. Wir kennen acht Klassen von Parodontalerkrankungen. Die am häufigsten vorkommenden haben wir hier zusammengestellt. Die häufigste ist sicherlich die Entzündung des Parodonts, die Parodontitis.
Was ist das Parodont?
Der Begriff Parodont bezeichnet „das, was um den Zahn drumherum ist“. Es sind diejenigen Gewebe gemeint, die den Zahn im Körper festhalten: das Wurzelzement, die Fasern zwischen Zahn und Knochen, den Knochen und das Zahnfleisch.

Wenn man sich einen Zahn im Mund anschaut, sieht man nur die Zahnkrone (1) und jede Menge Zahnfleisch (2). Auf einem Röntgenbild kann man darüber hinaus auch noch den Knochen (3) und den Desmodontalspalt (4) sehen, in dem sich die Fasern befinden, die den Zahn mit dem Knochen verbinden (Sharpey´sche Fasern). Am übersichtlichsten ist die Schemazeichnung (ganz rechts).
Wie sieht ein gesundes Parodont aus?
Um die Krankheit zu erkennen, muss man den gesunden Zustand kennen.

Gesundes Zahnfleisch, die Gingiva, ist hellrosa und straff.
Es liegt wie eine Dichtungsmanschette eng am Zahn an und blutet weder beim Putzen noch bei Berührungen. Es ist eine Stippelung, vergleichbar mit der Oberfläche einer Orange, erkennbar. Im unteren
Bildbereich erkennt man die gut durchblutete den ganzen Mund auskleidende Schleimhaut, die sogenannte Mukosa.
Unterschied Gingivitis - Parodontitis
Zahnfleischentzündung

Die Zahnfleischentzündung, auch Gingivitis genannt, ist weit verbreitet und immer Voraussetzung für weitere Probleme. Was es damit auf sich hat, lesen Sie hier.
Wie entsteht Parodontitis?
Für die Entstehung einer Parodontitis sind zunächst einmal Bakterien erforderlich. Wie Sie bestimmt wissen, ist der gesamte Körper des Menschen mit Bakterien besiedelt. Die Haut, die Schleimhaut, das Gedärm. Dort leben ca. 1,5 kg Bakterien. Auf jede körpereigene Zelle kommen zehn Bakterien. Die meisten davon sind harmlos, und einige brauchen wir sogar, um bestimmte Nährstoffe aufnehmen zu können.
Zahlreiche Bakterien leben auch in der Mundhöhle. Bisher sind ca. 600 verschiedene Arten entdeckt worden. Sie besiedeln die Schleimhäute, die tiefen Schrunden der Zunge sowie die Oberflächen der
Zähne und des möglicherweise vorhandenen Zahnersatzes bzw. Implantaten. Dort haben sie eine feste Unterlage.
Aber wir wissen ja, dass man die Zähne putzen soll. Beim üblichen Zähneputzen werden allerdings fast immer nur die glatten, einfach zu erreichenden Flächen erwischt und gut gesäubert. An vielen
anderen Stellen aber, wie zum Beispiel zwischen den Zähnen, unter den Brücken, am Zahnfleischrand oder gar in den bereits vorhandenen Zahnfleischtaschen bleiben sie völlig unbehelligt. Bereits
nach zwei Tagen haben sie eine äußerst stabile und klebrige Schicht gebildet. Die nennt man Plaque, ein Begriff, der durch die Werbung für Zahn- und Mundpflegeartikel bekannt geworden ist.
Wissenschaftler nennen diese Schicht auch Biofilm. Biofilme kommen fast überall vor, zum Beispiel in Wasserleitungen, Aquarien und dergleichen.
In diesem Biofilm auf dem Zahn oder dem Implantat sitzen die Bakterien nicht einfach beliebig verteilt, sondern geordnet und strukturiert. Es handelt sich schon fast um einen eigenen
Mikroorganismus. An der Oberfläche leben die Bakterien, die Sauerstoff und viel frische Nahrung benötigen, in den tieferen Schichten solche, die wenig oder keinen Sauerstoff brauchen. Durch
winzige Kanäle gelangen Nährstoffe und sogar Informationen von der Oberfläche in die Tiefe der Plaque.
Entzündung ist Reaktion des Körpers auf Bakterien
Die Bakterien leben. Leben heißt, sie müssen sich ernähren. Dies geschieht, indem sie aus der Umgebung geeignete Stoffe aufnehmen. Manchmal müssen sie erst einmal Verdauungsenzyme in die Umgebung ausstoßen, die dort die Nährstoffe in „mundgerechte“ Portionen zu zerteilen. Nach der Bakterienmahlzeit werden die Stoffwechselendprodukte in die Umgebung entlassen. Bakterien leben nicht ewig, sondern sterben auch mal eines „natürlichen“ Todes. Dabei löst sich die Bakterienhülle auf und die Bestandteile des Bakteriums ergießen sich in die Umgebung.
Diese ganzen Stoffe, also die Verdauungsenzyme, die Stoffwechselendprodukte, die „Reste“ der Bakterien und auch die Bakterienoberflächen sind für den Menschen körperfremd. Der Körper, in diesem Zusammenhang vom Zahnfleisch repräsentiert, nimmt diese fremden Stoffe als feindliche Eindringlinge wahr und will sie unschädlich machen. Dazu macht er eine Entzündung. Wie auch dann zum Beispiel, wenn sich ein rostiger Nagel im Fuß oder nach der Gartenarbeit ein Splitter in der Hand befindet. Die Zahnfleischentzündung ist da.
Mit dem Unterschied zu der entzündeten Hand mit dem Splitter, dass die Zahnfleischentzündung nicht weh tut. Sie wird vom betroffenen Menschen erst mal überhaupt nicht bemerkt. Obwohl man sie bei
der zahnärztlichen Untersuchung leicht erkennen könnte: Schwellung, Rötung, leichtes Bluten bei Berührung.
Ein Gewebe, das entzündet ist, kann nicht funktionieren. Denken Sie an ein entzündetes Knie, dass Sie nicht mehr beugen können, oder einen entzündeten Kehlkopf, mit dem Sie nicht mehr sprechen
können.
Zahnfleischentzündung schmerzt nicht!
Das gesunde Zahnfleisch ist am Zahn festgewachsen. Seine Aufgabe ist es, die Stelle, an der der Zahn aus dem Körper in die Mundhöhle tritt, abzudichten. Ist es entzündet, kann es diese Aufgabe
nicht mehr erfüllen. Es liegt nur noch lose am Zahn an. Es bilden sich die sogenannten Zahnfleischtaschen. In diese Taschen wandern, Sie ahnen es schon, sogleich die Bakterien
ein und sind dort für die Zahnbürste praktisch nicht mehr erreichbar.
Es beginnt ein Teufelskreis: Bakterien, Entzündung, Taschenbildung, mehr Bakterien, mehr Entzündung, mehr Taschenbildung...
Knochenabbau: Die Parodontitis ist da!
Doch die Bildung von Zahnfleischtaschen ist nur die erste Etappe auf dem Weg zum Zahnverlust. Die tiefen Schichten der Plaque beginnen bald zu Zahnstein zu werden. Abgestorbene Bakterienteile, Speichelbestandteile und alle möglichen Stoffe, die sonst noch in der Tasche vorkommen bilden feste, ja steinharte Massen. Sie bilden sichere Gehäuse für ungestörtes Bakterienwachstum. Es kommt zum Abbau von Kieferknochen! Am Zahn entlang breiten sich die Bakterien in alle Richtungen aus, insbesondere in Richtung Taschengrund und damit in Richtung Wurzelspitze.
Mit der Zeit nimmt die Entzündung immer weiter zu. Dabei kommt es zur weiteren Auflösung des Kieferknochens. Er bildet sich immer weiter zurück. Die Parodontitis ist da. Davon merkt man
allerdings noch nichts. Aber das Zahnfleisch geht zurück und die Zähne erscheinen länger. Und irgendwann bemerkt dann auch der Betroffene, dass etwas nicht stimmt: Die Zähne beginnen zu wackeln.
Nur in wenigen Ausnahmefällen oder im Entstadium gibt es richtige Schmerzen. Die Behandlung beschränkt sich dann fast nur noch auf die Zahnentfernung.
Parodontitisrisiko unterschiedlich
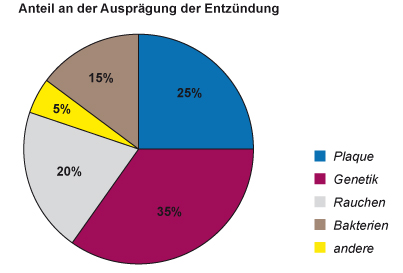
Bisher kann man zusammenfassend sagen, dass durch Bakterien eine Entzündung des Parodonts verursacht wird, die zu seiner Zerstörung und letztendlich zum Zahnverlust führt. Ohne Bakterien gäbe es keine Parodontitis. Das Ausmaß und die Geschwindigkeit der Entzündung hängt aber von verschiedenen anderen Faktoren ab.
Denn wie jeder weiß, gibt es Menschen, die keine oder nur sehr wenige Probleme mit dem Zahnfleisch haben und andere, die sehr unter Zahnfleischrückgang und wackeligen Zähnen zu leiden haben.
Hauptgrund dafür ist die Genetik. Erst seit einigen Jahren hat sich bei der Grundlagenforschung herausgestellt, dass die Anfälligkeit für parodontale Probleme ähnlich festgelegt
ist, wie die Haarfarbe oder die Sehstärke. Mit Gentests können die Betroffenen erkannt werden. Es gibt also ein erbliches Risiko für Parodontalerkrankungen.
Ein weiterer wichtiger Risikofaktor ist das Rauchen. Raucher haben ein sehr viel höheres Risiko, an Parodontitis zu erkranken und die Erkrankung hat dann auch einen schwereren
Verlauf.
Weitere Risiken sind allgemeine Erkrankungen wie Herz- Kreislauferkrankungen, Diabetis und erworbene Immunschwäche. Aber auch die regelmäßige Einnahme verschiedener Medikamente, insbesondere Immunsuppressiva und bestimmte Herzmedikamente, kann die Ausprägung einer Parodontitis verstärken.
Nicht zu vergessen sind aber auch die sogenannten lokalen Faktoren. Hierbei handelt es sich im wesentlichen um Stellen an den Zähnen, die die Anlagerung von Plaque begünstigen und die effektive
Zahnreinigung erschweren und damit den Beginn der Parodontitis fördern: Zahneng- und fehlstände, abstehende Kronen- und Füllungsränder, schlecht oder nicht polierte Füllungen, Brücken,
komplizierte prothetische Konstruktionen, aber auch individuelle Besonderheiten wie zum Beispiel Spalten im Zahnschmelz, Schmelzperlen und besondere Zahnformen.
Besondere Bedeutung bei der Entstehung und beim Fortschreiten von Parodontalerkrankungen haben sogenannte „hoch einstrahlende bzw. durchziehende Lippen- und Wangenbändchen“ sowie „extrem schmales Zahnfleisch“.
Wie wird Parodontitis festgestellt?
Fragen Sie Ihren Zahnarzt! Der Zahnarzt untersucht die Zähne und das Zahnfleisch. Die wesentlichen Untersuchungsschritte sind:
- einfacher Befund mit Spiegel und Sonde
- Erhebung des sogenannten PSI
- Röntgenbilder
Diese einfachen Untersuchungen ergeben ausreichende Befunde, um eine erste Diagnose zu stellen und die weitere Behandlung zu planen.
Periodontal Screening Index PSI
Wie viele neueren Fachbegriffe ist auch dieser englisch. „Periodontal“ heißt nichts anderes als parodontal, „Screening Index“ bedeutet in diesem Zusammenhang einen Test, der bei vielen Patienten
angewendet werden und über Gesundheit oder behandlungsbedürftige Erkrankung zuverlässig Auskunft geben kann. Hierbei handelt es sich um einen eine einfache Untersuchung, die wichtige
Informationen über den Zustand des Parodonts und die entsprechende Behandlungsbedürftigkeit liefert. Sie kann sehr schnell und schmerzlos erfolgen.
Dabei werden die Tiefen der sogenannten Zahnfleischtaschen gemessen, dabei die Zahnoberflächen und ggf. vorhandenen Füllungen und Kronen beurteilt. Nach der Messung wird eventuell auftretende
Blutung registriert.
Dabei gibt es verschiedene Codes:
Code 0
Taschentiefe kleiner oder gleich 3,5 mm, kein Zahnstein, keine abstehenden Kronen- oder Füllungsränder, keine Blutung
Code 1
Taschentiefe kleiner oder gleich 3,5 mm, kein Zahnstein, keine abstehenden Kronen- oder Füllungsränder, Blutung
Code 2
Taschentiefe kleiner oder gleich 3,5 mm, Zahnstein und/oder abstehende Kronen- oder Füllungsränder, (Blutung spielt keine Rolle mehr)
Code 3
Taschentiefe größer 3,5 mm (Zahnstein, Füllungsränder und Blutung spielen keine Rolle mehr)
Code 4
Taschentiefe größer 5,5 mm (Zahnstein, Füllungsränder und Blutung spielen keine Rolle mehr)
Die Codes werden nicht für jeden einzelnen Zahn aufgezeichnet, sondern für insgesamt sechs Zahngruppen (Sextanten): oben rechts, oben vorne, oben links, unten links, unten vorne, unten rechts. In
jedem Sextanten wird der schlechteste Wert dokumentiert. Der schlechteste Wert insgesamt gibt auch die Richtung der notwendigen weiteren Untersuchungen und Behandlungen an.
Weitere Maßnahmen abhängig von der Diagnose:
Code 0
keine Maßnahmen erforderlich
Code 1
keine weiteren Untersuchungen, aber Professionelle Zahnreinigung und Einübung effizienter Mundhygiene
Code 2
Taschentiefe kleiner oder gleich 3,5 mm, Zahnstein und/oder abstehende Kronen- oder Füllungsränder, (Blutung spielt keine Rolle mehr)
Code 3
Röntgenuntersuchung und gewissenhafte Kontrolle aller Füllungen und Kronen, Beseitigung deren Unzulänglichkeiten (Überstände, Spalten), Professionelle Zahnreinigung und Einübung effizienter
Mundhygiene
Code 4
Systematische Parodontalbehandlung
Diagnose Parodontitis
Je genauer die Krankheit erkannt wird, desto gezielter, effizienter und vorhersagbarer kann behandelt werden.
Parodontose ist ein eher volkstümlicher Begriff, der für alle möglichen Erkrankungen im Munde verwendet wird. Die verschiedenen Erkrankungen sind aber alle genau zu benennen:
1) Gingivale Erkrankungen
2) Chronische Parodontitis
3) Aggressive Parodontitis
4) Parodontitis als Manifestation einer Systemerkrankung
5) Nekrotisierende Parodontalerkrankungen
6) Abszesse des Parodonts
7) Parodontitis im Zusammenhang mit endodontalen Läsionen
8) Entwicklungsbedingte oder erworbene Deformationen und Zustände
Warum überhaupt Behandlung? - Frühgeburtsrisiko!
Schwangere Frauen mit einer Parodontitis haben ein deutlich höheres Risiko, eine Frühgeburt zu erleiden, als parodontal gesunde. Kinder, die zu früh geboren werden, haben einen deutlich schlechteren Start ins Leben und auch eine schlechtere Überlebenschance als termingerecht geborene.

Das Risiko, eine Frühgeburt, das heißt die Entbindung vor der 35. Woche zu erleiden, liegt für parodontal gesunde Frauen bei ca. 7,2 %. Demgegenüber muss aber eine von vier Schwangeren mit Parodontitis mit einer Frühgeburt rechnen.

Neuere Untersuchungen zeigen, dass es sich auch lohnen kann, das Parodont während einer Schwangerschaft in Ordnung zu bringen. Allein durch die erfolgreiche Behandlung einer Parodontitis während einer Schwangerschaft kann das Frühgeburtsrisiko deutlich vermindert werden.
Quelle: Jeffcoat, M., Parry, S., Sammel, M. Macones, G. (2010) Risk of preterm birth is reduced with successful periodontal treatment. AADR Annual Meeting, Washington, DC, March 3-6, 2010, Abstr. '690
Parodontitis und Diabetes
Mittlerweile ist auch nachgewiesen, daß sich diese beiden Erkrankungen gegenseitig beeinflussen. Eine schwere Parodontitis erschwert die Einstellung des Diabetes, ein schlecht eingestellter Diabetes verstärkt die parodontalen Schäden.
Wir legen daher Wert auf interdisziplinäre Behandlung.
Also: viele gute Gründe für eine Behandlung!
Wie die Parodontalbehandlung, häufig auch Parodontosebehandlung genannt, aussieht, erfahren Sie hier oder lassen Sie sich persönlich beraten!
Erfahren Sie, wie wir mit Ihrer Mithilfe Ihre Gesundheit in den Griff bekommen. Vereinbaren Sie jetzt Ihren persönlichen Beratungstermin in der
Prophylaxepraxis Ahaus
oder
wählen Sie: 02561/44306
Sofort-Kontakt
Vertrauen Sie Ihre Gesundheit Profis an!
Lassen Sie sich persönlich beraten! Erfahren Sie, wie wir mit Ihrer Mithilfe Ihre Gesundheit in den Griff bekommen. Vereinbaren Sie jetzt Ihren persönlichen Beratungstermin in der Prophylaxepraxis Ahaus
Wessumer Straße 64b
48683 Ahaus
Wählen Sie: 02561 / 44306
Öffnungszeiten:
Mo 8-13 Uhr und 14-18 Uhr
Di 8-13 Uhr und 14-18 Uhr
Mi 8-12 Uhr
Do 8-13 Uhr und 14-18 Uhr
Fr 8-13 Uhr und 14-18 Uhr
Während dieser Kernzeiten können Behandlungstermine auch ab 7 Uhr und bis 19 Uhr vereinbart werden.
Notdienst-Info
Zahnprobleme am Wochenende?
Hier erfahren Sie, wo Sie Hilfe erhalten:
(Notdienst-Hotline, 14 ct/Min aus dem deutschen Festnetz)
Empfehlen Sie uns weiter!

